健康 2.0
Health 2.0
☆ 「ヘルス2.0」という用語は、2000年代半ばに登場したもので、より広範なウェブ2.0の動きを反映した医療技術の一部として紹介された。ソーシャル メディア、ユーザー生成コンテンツ、クラウドベースおよびモバイル技術などを含むものとして、さまざまな定義がなされている。Health 2.0の推進者の中には、これらの技術は患者が自身の医療をより管理しやすくし、医療における父権主義を弱めるものだと考える人もいる。一方、これらの技 術の批判者からは、誤った情報の可能性や患者のプライバシー侵害に対する懸念が示されている。
| "Health 2.0"
is a term introduced in the mid-2000s, as the subset of health care
technologies mirroring the wider Web 2.0 movement. It has been defined
variously as including social media, user-generated content, and
cloud-based and mobile technologies. Some Health 2.0 proponents see
these technologies as empowering patients to have greater control over
their own health care and diminishing medical paternalism. Critics of
the technologies have expressed concerns about possible misinformation
and violations of patient privacy. |
「ヘ
ルス2.0」という用語は、2000年代半ばに登場したもので、より広範なウェブ2.0の動きを反映した医療技術の一部として紹介された。ソーシャルメ
ディア、ユーザー生成コンテンツ、クラウドベースおよびモバイル技術などを含むものとして、さまざまな定義がなされている。Health
2.0の推進者の中には、これらの技術は患者が自身の医療をより管理しやすくし、医療における父権主義を弱めるものだと考える人もいる。一方、これらの技
術の批判者からは、誤った情報の可能性や患者のプライバシー侵害に対する懸念が示されている。 |
| History Health 2.0 built on the possibilities for changing health care, which started with the introduction of eHealth in the mid-1990s following the emergence of the World Wide Web. In the mid-2000s, following the widespread adoption both of the Internet and of easy to use tools for communication, social networking, and self-publishing, there was spate of media attention to and increasing interest from patients, clinicians, and medical librarians in using these tools for health care and medical purposes.[1][2] Early examples of Health 2.0 were the use of a specific set of Web tools (blogs, email list-servs, online communities, podcasts, search, tagging, Twitter, videos, wikis, and more) by actors in health care including doctors, patients, and scientists, using principles of open source and user-generated content, and the power of networks and social networks in order to personalize health care, to collaborate, and to promote health education.[3] Possible explanations why health care has generated its own "2.0" term are the availability and proliferation of Health 2.0 applications across health care in general, and the potential for improving public health in particular.[4] |
沿革 ヘルスケアを変える可能性を基盤として構築されたヘルス2.0は、1990年代半ばにワールドワイドウェブが登場した後にeヘルスが導入されたことに始ま る。2000年代半ばには、インターネットとコミュニケーション、ソーシャルネットワーキング、セルフパブリッシングのための使いやすいツールが広く普及 したことを受け、患者、臨床医、医療図書館員の間で、これらのツールを保健医療や医療目的で利用することへの関心が高まり、メディアでも盛んに報道される ようになった。[1][2] Health 2.0の初期の例としては、医師、患者、科学者など医療関係者が、オープンソースやユーザー生成コンテンツの原則、 また、ネットワークやソーシャルネットワークの力を活用し、医療のパーソナライズ、コラボレーション、健康教育の促進を目的としている。[3] 医療分野で独自の「2.0」用語が生まれた理由として考えられるのは、医療全般にわたってHealth 2.0アプリケーションが利用可能になり、普及していること、また特に公衆衛生の改善の可能性があることである。[4] |
| Current use While the "2.0" moniker was originally associated with concepts like collaboration, openness, participation, and social networking,[5] in recent years the term "Health 2.0" has evolved to mean the role of Saas and cloud-based technologies, and their associated applications on multiple devices. Health 2.0 describes the integration of these into much of general clinical and administrative workflow in health care. As of 2014, approximately 3,000 companies were offering products and services matching this definition, with venture capital funding in the sector exceeding $2.3 billion in 2013.[6] Public Health 2.0 Public Health 2.0 is a movement within public health that aims to make the field more accessible to the general public and more user-driven. The term is used in three senses. In the first sense, "Public Health 2.0" is similar to "Health 2.0" and describes the ways in which traditional public health practitioners and institutions are reaching out (or could reach out) to the public through social media and health blogs.[7][8] In the second sense, "Public Health 2.0" describes public health research that uses data gathered from social networking sites, search engine queries, cell phones, or other technologies.[9] A recent example is the proposal of statistical framework that utilizes online user-generated content (from social media or search engine queries) to estimate the impact of an influenza vaccination campaign in the UK.[10] In the third sense, "Public Health 2.0" is used to describe public health activities that are completely user-driven.[11] An example is the collection and sharing of information about environmental radiation levels after the March 2011 tsunami in Japan.[12] In all cases, Public Health 2.0 draws on ideas from Web 2.0, such as crowdsourcing, information sharing, and user-centered design.[13] While many individual healthcare providers have started making their own personal contributions to "Public Health 2.0" through personal blogs, social profiles, and websites, other larger organizations, such as the American Heart Association (AHA) and United Medical Education (UME), have a larger team of employees centered around online driven health education, research, and training. These private organizations recognize the need for free and easy to access health materials often building libraries of educational articles.[citation needed] |
現在の使用状況 「2.0」という名称は、当初はコラボレーション、オープン性、参加、ソーシャルネットワーキングなどの概念と関連付けられていたが[5]、近年では 「Health 2.0」という用語は、SaaSやクラウドベースのテクノロジー、およびそれらに関連する複数のデバイス上のアプリケーションの役割を意味するものへと発 展している。Health 2.0は、これらのテクノロジーが医療における一般的な臨床および管理ワークフローの多くに統合されていることを示す。2014年現在、約3,000社が この定義に該当する製品やサービスを提供しており、2013年にはこの分野へのベンチャーキャピタルからの資金調達額が23億ドルを超えた。[6] 公衆衛生2.0 Public Health 2.0は、公衆衛生分野における動きであり、この分野をより一般市民に身近で、よりユーザー主導のものにすることを目的としている。この用語は3つの意味 で使用されている。第1の意味では、「Public Health 2.0」は「Health 2.0」と類似しており、従来の公衆衛生従事者や機関がソーシャルメディアや健康関連のブログを通じて一般市民に働きかけている(または働きかけることが できる)方法を指す。 2つ目の意味では、「Public Health 2.0」は、ソーシャルネットワーキングサイト、検索エンジン、携帯電話、その他のテクノロジーから収集したデータを利用する公衆衛生研究を指す。[9] 最近の例としては、英国におけるインフルエンザ予防接種キャンペーンの影響を推定するために、オンラインユーザー生成コンテンツ(ソーシャルメディアや検 索エンジンからのクエリ)を利用する統計的枠組みの提案がある。[10] 3つ目の意味では、「Public Health 2.0」は完全にユーザー主導の公衆衛生活動について用いられる。[11] その一例は、2011年3月の日本の津波後の環境放射線レベルに関する情報の収集と共有である。[12] いずれの場合も、「Public Health 2.0」はクラウドソーシング、 情報共有、ユーザー中心設計などのアイデアを活用している。[13] 多くの個人の医療従事者が、個人ブログ、ソーシャルプロフィール、ウェブサイトなどを通じて「Public Health 2.0」に個人的に貢献し始めている一方で、アメリカ心臓協会(AHA)やユナイテッド・メディカル・エデュケーション(UME)などのより大きな組織 は、オンライン主導の保健教育、研究、研修を中心としたより大規模なチームを擁している。これらの民間組織は、無料で簡単にアクセスできる保健資料の必要 性を認識しており、教育記事のライブラリを構築していることが多い。[要出典] |
| Definitions The "traditional" definition of "Health 2.0" focused on technology as an enabler for care collaboration: "The use of social software t-weight tools to promote collaboration between patients, their caregivers, medical professionals, and other stakeholders in health."[14] In 2011, Indu Subaiya redefined Health 2.0[15] as the use in health care of new cloud, Saas, mobile, and device technologies that are: 1. Adaptable technologies which easily allow other tools and applications to link and integrate with them, primarily through use of accessible APIs 2. Focused on the user experience, bringing in the principles of user-centered design 3. Data driven, in that they both create data and present data to the user in order to help improve decision making This wider definition allows recognition of what is or what isn't a Health 2.0 technology. Typically, enterprise-based, customized client-server systems are not, while more open, cloud based systems fit the definition. However, this line was blurring by 2011-2 as more enterprise vendors started to introduce cloud-based systems and native applications for new devices like smartphones and tablets. In addition, Health 2.0 has several competing terms, each with its own followers—if not exact definitions—including Connected Health, Digital Health, Medicine 2.0, and mHealth. All of these support a goal of wider change to the health care system, using technology-enabled system reform—usually changing the relationship between patient and professional.: 1. Personalized search that looks into the long tail but cares about the user experience 2. Communities that capture the accumulated knowledge of patients, caregivers, and clinicians, and explains it to the world 3. Intelligent tools for content delivery—and transactions 4. Better integration of data with content |
定義 「Health 2.0」の「従来の」定義では、ケアの連携を可能にするものとしてテクノロジーに焦点を当てていた。「ソーシャルソフトウェアやウェイト管理ツールを使用して、患者、その介護者、医療従事者、保健の他の利害関係者間の連携を促進すること」[14] 2011年、インデュ・スバイヤは「ヘルス2.0」を再定義し、[15] 医療分野における新しいクラウド、SaaS、モバイル、およびデバイステクノロジーの利用を次のように定義した。 1. 他のツールやアプリケーションが容易にリンクや統合を行える適応性のある技術であり、主にアクセス可能なAPIを使用する 2. ユーザー体験に重点を置き、ユーザー中心設計の原則を取り入れる 3. データ駆動型であり、意思決定の改善を支援するためにデータを生成し、ユーザーに提示する この広義の定義により、何がHealth 2.0テクノロジーであり、何がそうでないかが認識される。一般的に、企業ベースのカスタマイズされたクライアント・サーバーシステムは該当しないが、よ りオープンでクラウドベースのシステムは定義に当てはまる。しかし、2011年までにこの線引きは曖昧になり、より多くの企業ベンダーがクラウドベースの システムやスマートフォンやタブレットなどの新しいデバイス向けのネイティブアプリケーションを導入し始めた。 さらに、Health 2.0には、厳密な定義は異なるものの、Connected Health、Digital Health、Medicine 2.0、mHealthなど、いくつかの競合する用語があり、それぞれに支持者がいる。これらの用語はすべて、テクノロジーを活用したシステム改革によ り、医療システムに幅広い変化をもたらすという目標を支持している。通常、患者と医療従事者の関係を変化させるものである。 1. ロングテールを調査するパーソナライズ検索であり、ユーザーエクスペリエンスを重視する 2. 患者、介護者、臨床医の蓄積された知識を収集し、それを世界に説明するコミュニティ 3. コンテンツ配信のためのインテリジェントなツール、および取引 4. コンテンツとのより優れたデータの統合 |
| Wider health system definitions In the late 2000s, several commentators used Health 2.0 as a moniker for a wider concept of system reform, seeking a participatory process between patient and clinician: "New concept of health care wherein all the constituents (patients, physicians, providers, and payers) focus on health care value (outcomes/price) and use competition at the medical condition level over the full cycle of care as the catalyst for improving the safety, efficiency, and quality of health care".[16] Health 2.0 defines the combination of health data and health information with (patient) experience, through the use of ICT, enabling the citizen to become an active and responsible partner in his/her own health and care pathway.[17] Health 2.0 is participatory healthcare. Enabled by information, software, and communities that we collect or create, we the patients can be effective partners in our own healthcare, and we the people can participate in reshaping the health system itself.[18] Definitions of Medicine 2.0 appear to be very similar but typically include more scientific and research aspects—Medicine 2.0: "Medicine 2.0 applications, services and tools are Web-based services for health care consumers, caregivers, patients, health professionals, and biomedical researchers, that use Web 2.0 technologies as well as semantic web and virtual reality tools, to enable and facilitate specifically social networking, participation, apomediation, collaboration, and openness within and between these user groups.[19][20] Published in JMIR Tom Van de Belt, Lucien Engelen et al. systematic review found 46 (!) unique definitions of health 2.0[21] |
より広義の保健医療システム定義 2000年代後半には、複数の論者が、患者と医療従事者の参加プロセスを求めるより広義のシステム改革の概念を指して「Health 2.0」という名称を使用した。「すべての構成員(患者、医師、医療提供者、保険者)が医療価値(成果/価格)に焦点を当て、医療の安全性、効率性、質を 向上させる触媒として、ケアの全サイクルにわたる医療状態レベルでの競争を活用する、新しいヘルスケアの概念」[16] Health 2.0は、ICTの利用により、保健データと保健情報を(患者の)経験と組み合わせ、市民が自らの健康とケアの経過において積極的かつ責任あるパートナーとなることを可能にするものである。[17] Health 2.0は参加型医療である。我々患者が収集または作成する情報、ソフトウェア、コミュニティによって、我々患者は自身の医療において効果的なパートナーとなり、また我々国民は医療制度そのものの再構築に参加することができる。 医療 2.0 の定義は非常に類似しているように見えるが、一般的に、より科学的な研究の側面を含んでいる。医療 2.0:「医療 2.0 のアプリケーション、サービス、ツールは、医療消費者、介護者、患者、医療専門家、生物医学研究者向けのウェブベースのサービスであり、ウェブ 2.0 技術、セマンティックウェブ、仮想現実ツールを使用して、特にこれらのユーザーグループ内およびグループ間のソーシャルネットワーキング、 参加、アポメディア、コラボレーション、およびこれらのユーザーグループ内およびグループ間のオープン性を実現し、促進する。[19][20] JMIRに掲載されたトム・ヴァン・デ・ベルト、ルシアン・エンゲレンらの系統的レビューでは、保健2.0の46(!)のユニークな定義が発見された。 [21] |
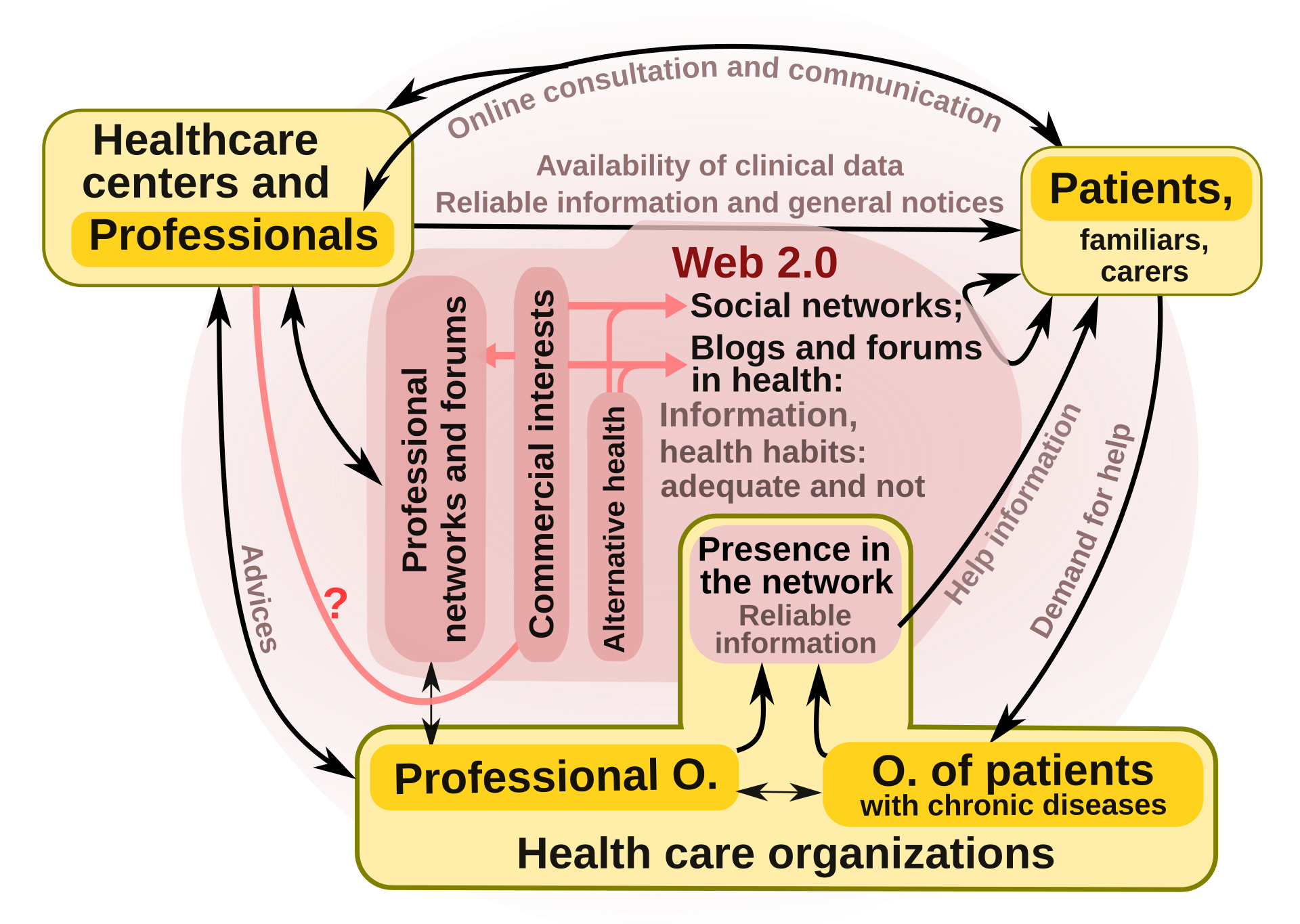
Overview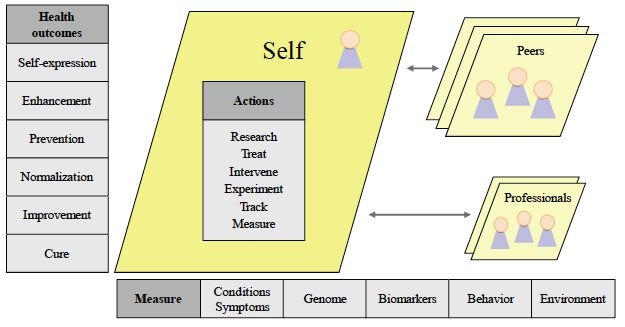 A model of Health 2.0 Health 2.0 refers to the use of a diverse set of technologies including Connected Health, electronic medical records, mHealth, telemedicine, and the use of the Internet by patients themselves such as through blogs, Internet forums, online communities, patient to physician communication systems, and other more advanced systems.[22][23] A key concept is that patients themselves should have greater insight and control into information generated about them. Additionally Health 2.0 relies on the use of modern cloud and mobile-based technologies. Much of the potential for change from Health 2.0 is facilitated by combining technology driven trends such as Personal Health Records with social networking —"[which] may lead to a powerful new generation of health applications, where people share parts of their electronic health records with other consumers and 'crowdsource' the collective wisdom of other patients and professionals."[5] Traditional models of medicine had patient records (held on paper or a proprietary computer system) that could only be accessed by a physician or other medical professional. Physicians acted as gatekeepers to this information, telling patients test results when and if they deemed it necessary. Such a model operates relatively well in situations such as acute care, where information about specific blood results would be of little use to a lay person, or in general practice where results were generally benign. However, in the case of complex chronic diseases, psychiatric disorders, or diseases of unknown etiology patients were at risk of being left without well-coordinated care because data about them was stored in a variety of disparate places and in some cases might contain the opinions of healthcare professionals which were not to be shared with the patient. Increasingly, medical ethics deems such actions to be medical paternalism, and they are discouraged in modern medicine.[24][25] A hypothetical example demonstrates the increased engagement of a patient operating in a Health 2.0 setting: a patient goes to see their primary care physician with a presenting complaint, having first ensured their own medical record was up to date via the Internet. The treating physician might make a diagnosis or send for tests, the results of which could be transmitted directly to the patient's electronic medical record. If a second appointment is needed, the patient will have had time to research what the results might mean for them, what diagnoses may be likely, and may have communicated with other patients who have had a similar set of results in the past. On a second visit a referral might be made to a specialist. The patient might have the opportunity to search for the views of other patients on the best specialist to go to, and in combination with their primary care physician decides whom to see. The specialist gives a diagnosis along with a prognosis and potential options for treatment. The patient has the opportunity to research these treatment options and take a more proactive role in coming to a joint decision with their healthcare provider. They can also choose to submit more data about themselves, such as through a personalized genomics service to identify any risk factors that might improve or worsen their prognosis. As treatment commences, the patient can track their health outcomes through a data-sharing patient community to determine whether the treatment is having an effect for them, and they can stay up to date on research opportunities and clinical trials for their condition. They also have the social support of communicating with other patients diagnosed with the same condition throughout the world. |
概要 Health 2.0のモデル Health 2.0とは、コネクテッドヘルス、電子カルテ、モバイルヘルス、遠隔医療、患者自身によるブログ、インターネットフォーラム、オンラインコミュニティ、患 者と医師間のコミュニケーションシステム、その他のより高度なシステムなど、多様なテクノロジーの利用を指す。[22][23] 重要な概念は、患者自身が自分に関する生成された情報について、より深い洞察と管理を行うべきであるというものである。さらに、Health 2.0は最新のクラウドおよびモバイルベースのテクノロジーの利用に依存している。 Health 2.0による変化の可能性の多くは、パーソナル・ヘルス・レコード(PHR)とソーシャル・ネットワーキングのようなテクノロジー主導のトレンドを組み合 わせることで促進される。他の消費者と電子カルテの一部を共有し、他の患者や医療従事者の集合知を「クラウドソーシング」する、という強力な新世代のヘル スケアアプリケーションにつながる可能性がある。」[5] 従来の医療モデルでは、患者の記録(紙または専用のコンピューターシステムに保存)は医師や医療従事者しかアクセスできなかった。 医師は情報のゲートキーパーとして、必要と判断したときにのみ患者に検査結果を伝えていた。このようなモデルは、特定の血液検査の結果が素人にはほとんど 役に立たないような急性期医療や、結果が概ね良性である一般的な診療の現場では、比較的うまく機能する。しかし、複雑な慢性疾患、精神疾患、または原因不 明の疾患の場合、患者に関するデータがさまざまな場所に分散して保存されており、場合によっては患者と共有すべきではない医療専門家の意見が含まれている 可能性もあるため、患者は適切なケアを受けられないリスクにさらされる。 医療倫理では、このような行為は医療的父権主義であるとみなされており、現代の医療では推奨されていない。[24][25] 仮説的な例として、保健2.0の環境下で活動する患者の関与が増加していることを示す例を挙げる。患者は、まずインターネットで自身の医療記録が最新の状 態であることを確認した上で、主訴を訴えてかかりつけ医の診察を受ける。担当医は診断を下したり、検査を指示したりするが、その結果は患者の電子カルテに 直接送信される可能性がある。再診が必要な場合、患者は、その結果が自分にとって何を意味するのか、どのような診断が考えられるのかを調査する時間があ り、過去に同様の結果が出た他の患者と連絡を取ることもできる。2回目の診察では、専門医を紹介される可能性もある。患者は、最適な専門医について他の患 者の意見を調べ、かかりつけ医と相談して受診する専門医を決めることができる。専門医は診断を下し、予後と治療の選択肢を提示する。患者はこれらの治療オ プションを調査し、医療提供者と共同で決定を下すというより積極的な役割を担う機会を得る。また、例えば、個人向けゲノムサービスを通じて、予後を改善ま たは悪化させる可能性のあるリスク要因を特定するために、より多くの個人データを提出することもできる。治療が開始されると、患者はデータ共有型の患者コ ミュニティを通じて治療による効果を追跡し、その治療が自分にとって効果的であるかどうかを判断することができる。また、自身の症状に関する研究の機会や 臨床試験に関する最新情報を入手することもできる。さらに、世界中で同じ症状と診断された他の患者とコミュニケーションを取ることで、社会的サポートを得 ることもできる。 |
| Level of use of Web 2.0 in health care Partly due to weak definitions, the novelty of the endeavor and its nature as an entrepreneurial (rather than academic) movement, little empirical evidence exists to explain how much Web 2.0 is being used in general. While it has been estimated that nearly one-third of the 100 million Americans who have looked for health information online say that they or people they know have been significantly helped by what they found,[26] this study considers only the broader use of the Internet for health management. A study examining physician practices has suggested that a segment of 245,000 physicians in the U.S are using Web 2.0 for their practice, indicating that use is beyond the stage of the early adopter with regard to physicians and Web 2.0.[27] |
医療分野におけるウェブ2.0の利用度 定義があいまいであることや、この取り組みの新規性、また学術的なものではなく企業家による運動であるという性質もあり、ウェブ2.0がどの程度一般的に 利用されているかを説明する実証的な証拠はほとんど存在しない。オンラインで保健情報を検索したことのある米国人の1億人のうち、3分の1近くが、自分ま たは自分の知人が検索結果から非常に役立つ情報を得たと答えているという推定があるが[26]、この調査では、健康管理におけるインターネットのより広範 な利用のみを考慮している。 医師の診療実務を調査した研究では、米国の医師24万5000人の一部が診療にウェブ2.0を利用していることが示唆されており、医師とウェブ2.0の利用はアーリーアダプターの段階を超えていることが示されている。[27] |
| Types of Web 2.0 technology in health care Web 2.0 is commonly associated with technologies such as podcasts, RSS feeds, social bookmarking, weblogs (health blogs), wikis, and other forms of many-to-many publishing; social software; and web application programming interfaces (APIs).[28] The following are examples of uses that have been documented in academic literature. 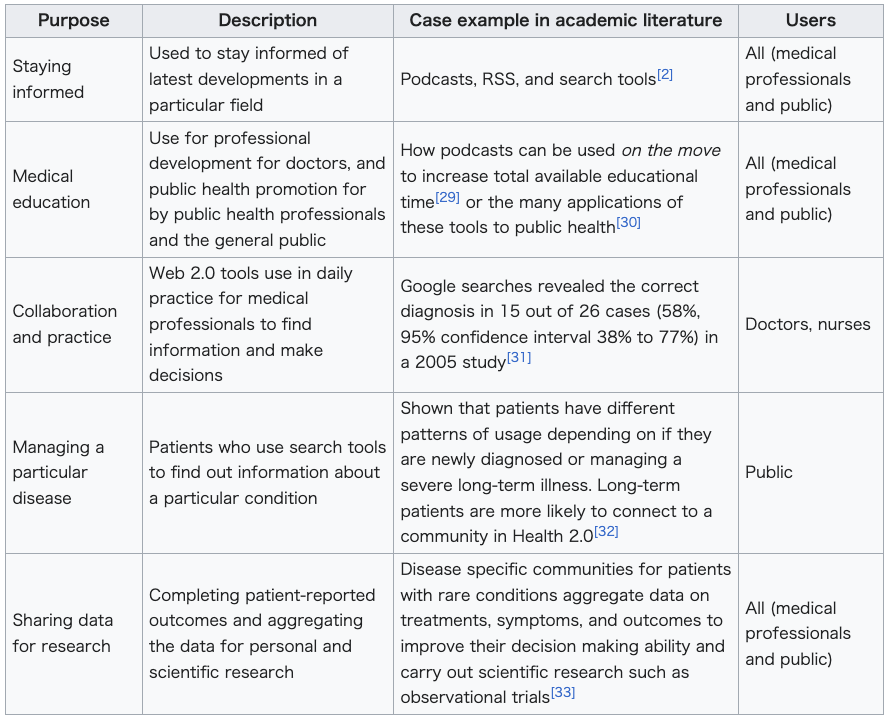 |
保健医療におけるウェブ2.0テクノロジーの種類 ウェブ2.0は一般的に、ポッドキャスト、RSSフィード、ソーシャルブックマーク、ウェブログ(医療ブログ)、ウィキ、および多対多のパブリッシングの 他の形態、ソーシャルソフトウェア、ウェブアプリケーションプログラミングインターフェース(API)などのテクノロジーと関連付けられている。[28] 以下は、学術文献で記録されている用途の例である。  |
| RSS (RDF
Site Summary or Really Simple Syndication) is a web feed that allows
users and applications to access updates to websites in a standardized,
computer-readable format. Subscribing to RSS feeds can allow a user to
keep track of many different websites in a single news aggregator,
which constantly monitors sites for new content, removing the need for
the user to manually check them. News aggregators (or "RSS readers")
can be built into a browser, installed on a desktop computer, or
installed on a mobile device. https://en.wikipedia.org/wiki/RSS |
RSS
(RDF Site SummaryまたはReally Simple
Syndication)は、ウェブサイト更新情報を標準化されたコンピュータで読み取り可能なフォーマットでユーザーやアプリケーションに提供するウェ
ブフィードである。RSSフィードを購読すると、ユーザーは単一のニュースアグリゲーターで多くの異なるウェブサイトを追跡することができ、新しいコンテ
ンツを常に監視し、ユーザーが手動で確認する必要性を排除する。ニュースアグリゲーター(または「RSSリーダー」)は、ブラウザに組み込むことも、デス
クトップコンピュータにインストールすることも、モバイルデバイスにインストールすることもできる。 |
| Criticism of the use of Web 2.0 in health care Hughes et al. (2009) argue there are four major tensions represented in the literature on Health/Medicine 2.0. These concern:[3] the lack of clear definitions issues around the loss of control over information that doctors perceive safety and the dangers of inaccurate information issues of ownership and privacy Several criticisms have been raised about the use of Web 2.0 in health care. Firstly, Google has limitations as a diagnostic tool for Medical Doctors (MDs), as it may be effective only for conditions with unique symptoms and signs that can easily be used as search term.[31] Studies of its accuracy have returned varying results, and this remains in dispute.[34] Secondly, long-held concerns exist about the effects of patients obtaining information online, such as the idea that patients may delay seeking medical advice[35] or accidentally reveal private medical data.[36][37] Finally, concerns exist about the quality of user-generated content leading to misinformation,[38][39] such as perpetuating the discredited claim that the MMR vaccine may cause autism.[40] In contrast, a 2004 study of a British epilepsy online support group suggested that only 6% of information was factually wrong.[41] In a 2007 Pew Research Center survey of Americans, only 3% reported that online advice had caused them serious harm, while nearly one-third reported that they or their acquaintances had been helped by online health advice.[41] |
医療におけるウェブ2.0の利用に対する批判 Hughes氏ら(2009年)は、Health/Medicine 2.0に関する文献には4つの主要な緊張関係が示されていると主張している。これらは以下の事項に関するものである。 明確な定義の欠如 医師が認識する情報に対するコントロールの喪失に関する問題 安全性と不正確な情報の危険性 所有権とプライバシーの問題 医療におけるウェブ2.0の利用については、いくつかの批判が寄せられている。まず、Googleは、検索語として簡単に使用できる独特の症状や兆候を持 つ状態にのみ有効である可能性があるため、医師(MD)の診断ツールとしては限界がある。[31] その正確性に関する研究ではさまざまな結果が報告されており、この点については依然として議論が続いている。[34] 第二に、患者がオンラインで情報を入手することによる影響については、かねてから懸念が寄せられている。例えば、 患者が医療相談を受けるのを遅らせる可能性があるという考え[35]や、患者が医療上の個人情報を誤って公開してしまう可能性があるという懸念がある [36][37]。最後に、誤った情報につながるユーザー作成コンテンツの質に関する懸念がある[38][39]。例えば、MMRワクチンが自閉症を引き 起こす可能性があるという信用を失った主張が根強く残っていることなどである[40]。これに対して、200 4年の英国てんかんオンライン支援グループの研究では、事実と異なる情報はわずか6%であったことが示唆された。[41] 2007年のピュー・リサーチ・センターによる米国人の調査では、オンラインのアドバイスによって深刻な被害を受けたという回答者はわずか3%であった。 一方で、回答者またはその知人がオンラインの保健アドバイスによって助けられたと回答した人はほぼ3分の1であった。[41] |
| e-Patient Health 3.0 Patient opinion leader - Patient advocacy Digital health |
e-Patient(以下で紹介) 保健 3.0(以下で説明) 患者のオピニオンリーダー(患者へのアドボカシー) デジタル保健 |
| https://en.wikipedia.org/wiki/Health_2.0 |
***
| Health 3.0
is a health-related extension of the concept of Web 3.0 whereby the
users' interface with the data and information available on the web is
personalized to optimize their experience.[1] This is based on the
concept of the Semantic Web, wherein websites' data is accessible for
sorting in order to tailor the presentation of information based on
user preferences.[2] Health 3.0 will use such data access to enable
individuals to better retrieve and contribute to personalized
health-related information within networked electronic health records,
and social networking resources.[3][4][5] Health 3.0 has also been described as the idea of semantically organizing electronic health records to create an Open Healthcare Information Architecture.[6] Health care could also make use of social media, and incorporate virtual tools for enhanced interactions between health care providers and consumers/patients.[7] |
Health
3.0は、ウェブ上で利用可能なデータや情報に対するユーザーインターフェースをパーソナライズし、ユーザー体験を最適化するという、ウェブ3.0の概念
を保健分野に拡張したものである。[1] これはセマンティックウェブの概念に基づくもので、ウェブサイトのデータは
ユーザーの好みに応じて情報の表示をカスタマイズするために、データのソートが可能である。[2] Health
3.0では、このようなデータアクセスを利用して、ネットワーク化された電子カルテやソーシャルネットワーキングのリソース内で、個人がより適切に健康関
連のパーソナライズされた情報を検索したり、貢献したりできるようにする。[3][4][5] また、Health 3.0は、電子カルテを意味論的に整理してオープンな医療情報アーキテクチャを構築するという考え方であるとも表現されている。[6] 医療はソーシャルメディアも活用し、医療提供者と消費者/患者間の対話を強化するための仮想ツールを組み込むこともできる。[7] |
| Goals Improved access to health related information on the web via semantic and networked resources will facilitate an improved understanding of health issues with the goal of increasing patient self-management, preventative care and enhancing health professional expertise.[3][4] Health 3.0 will foster the creation and maintenance of supportive virtual communities within which individuals can help one another understand, cope with, and manage common health-related issues.[4] Personalized social networking resources can also serve as a medium for health professionals to improve individuals' access to healthcare expertise, and to facilitate health professional-to-many-patients communication with the goal of improved acceptance, understanding and adherence to best therapeutic options.[4][7] "Digital healing" has been described as a goal of health 3.0. It involves patients obtaining reassurance, support, and validation from others via social media.[8] Health 3.0 is recommended to be able to gather imparted data through web-based technologies. Consumers and experts are to be connected by virtual reasoning tools – an expert system. The expert system that can use the collected information through the web-based technologies represent health 3.0.[9] |
目標 セマンティック・リソースやネットワーク・リソースを介したウェブ上の保健関連情報へのアクセスを改善することで、保健問題の理解を深め、患者の自己管理、予防医療の向上、保健専門家の専門知識の向上を目指す。[3][4] Health 3.0は、個人が互いに理解し合い、一般的な保健関連の問題に対処し、管理し合うことを支援する、支援的な仮想コミュニティの創出と維持を促進する。[4] また、個人向けソーシャルネットワーキングのリソースは、医療専門家の医療専門知識へのアクセスを向上させ、医療専門家と多数の患者間のコミュニケーションを促進し、最善の治療オプションの受容、理解、順守を向上させるための媒体としても機能する。 「デジタルヒーリング」は、ヘルス3.0の目標として説明されている。これは、患者がソーシャルメディアを通じて、他者から安心感、サポート、承認を得ることを意味する。 Health 3.0では、ウェブベースの技術を通じて収集したデータを集めることができることが推奨されている。消費者と専門家は仮想推論ツール、すなわちエキスパー トシステムによってつながる。ウェブベースの技術を通じて収集した情報を利用できるエキスパートシステムがHealth 3.0を代表する。[9] |
| The current situation Social networking is a popular and powerful tool for engaging patients in their health care. These virtual communities provide a real-time resource for obtaining health-related knowledge and counselling.[10] Pew Internet and American Life Project report that greater than 90% of young adults and nearly three quarters of all Americans access the internet on a regular basis. Greater than 60% of online adults regularly access social networking resources. In addition, 80% of internet users search for health-related information.[11] Definitive evidence of health benefit from interaction with health-related virtual communities is currently lacking as further research needs to be performed.[12] |
現在の状況 ソーシャルネットワーキングは、患者が医療に参加するための人気のある強力なツールである。これらの仮想コミュニティは、保健関連の知識やカウンセリング をリアルタイムで入手できるリソースを提供している。[10] ピュー・インターネット・アンド・アメリカン・ライフ・プロジェクトの報告によると、若年成人の90%以上、そして全米民のほぼ4分の3が定期的にイン ターネットを利用している。オンライン利用者の60%以上が定期的にソーシャルネットワーキングのリソースにアクセスしている。さらに、インターネット利 用者の80%が健康関連の情報を検索している。[11] 保健関連のバーチャルコミュニティとの交流による健康上の利益を示す決定的な証拠は、さらなる研究が必要であるため、現時点では存在しない。[12] |
| Challenges Many local communities face challenges implementing a Public Health 3.0 model. Public Health at a local level has been unable to integrate information technology.[13] Furthermore, Health Departments face financial and resource shortages, specifically reduced government spending for public health.[14] |
課題 多くの地域社会は、Public Health 3.0モデルの導入に課題を抱えている。地域レベルでの公衆衛生は、これまで情報技術の統合に失敗してきた。[13] さらに、保健局は財源とリソースの不足に直面しており、特に公衆衛生に対する政府支出の削減が問題となっている。[14] |
| https://en.wikipedia.org/wiki/Health_3.0 |
|
***
| An
e-patient is a health consumer who participates fully in their own
medical care, primarily by gathering information about medical
conditions that impact them and their families, using the Internet and
other digital tools.[1] The term encompasses those who seek guidance
for their own ailments, and the friends and family members who research
on their behalf. E-patients report two effects of their health
research: "better health information and services, and different, but
not always better, relationships with their doctors."[2] E-patients are active in their care and demonstrate the power of the participatory medicine or Health 2.0 / Medicine 2.0.[3] model of care. The "e" can stand for "electronic" but has also been used to refer to other terms, such as "equipped", "enabled", "empowered" and "expert".[4][5] The current state of knowledge on the impact of e-patients on the healthcare system and the quality of care received indicates: A growing number of people say the internet played a crucial or important role as they helped another person cope with a major illness.[6][7] Many clinicians underestimated the benefits and overestimated the risks of online health resources for patients.[8][9][10] Medical online support groups are an important healthcare resource.[11] "The net friendliness of clinicians and provider organizations—as rated by the e-patients they serve—is becoming an important new aspect of health care quality."[12] According to one study, the advent of patients as partners is one of the most important cultural medical revolutions of the past century.[12] In order to understand the impact of the e-patient, clinicians will likely need to move beyond "pre-internet medical constructs".[12] Medical education must adapt to take the e-patient into account, and to prepare students for medical practice that includes the e-patient.[1] A 2011 study of European e-patients found that they tended to be "inquisitive and autonomous" and that they noted that the number of e-patients in Europe appeared to be rising.[13] A 2012 study found that e-patients uploading videos about their health experienced a loss of privacy, but also positive benefits from social support.[14] A later 2017 study utilizing social network analysis found that when e-patients are included in health care conferences, they increase information flow, expand propagation, and deepen engagement in the conversation of tweets when compared to both physicians and researchers while only making up 1.4% of the stakeholder mix.[15] |
E-患者とは、主にインターネットやその他のデジタルツー
ルを活用して、自分や家族に影響する病状に関する情報を収集するなど、自身の医療ケアに全面的に参加する医療消費者である。[1]
この用語は、自身の病状に関する情報を求める患者本人と、その代わりに調査を行う友人や家族も包含する。E-患者は、自身の医療調査から2つの効果を報告
している。「より質の高い保健情報とサービス、そして医師との関係性は異なるが、必ずしもより良い関係性ではない」[2] e患者は、自身のケアに積極的に関与し、参加型医療またはヘルスケア2.0/医療2.0モデルの力を示している。[3] 「e」は「電子」を意味するが、他にも「装備」、「利用可能」、「権限付与」、「専門家」などの意味で使われることもある。[4][5] e患者が医療制度や受けられる医療の質に与える影響に関する現在の知識状況は、以下のことを示している。 インターネットが、他の人が大きな病気と闘うのを助ける上で重要な役割を果たした、または重要な役割を果たしたと答える人が増えている。[6][7] 多くの臨床医は、患者にとってのオンライン医療リソースの利点を過小評価し、リスクを過大評価している。[8][9][10] 医療に関するオンラインサポートグループは重要な医療リソースである。[11] 「臨床医や医療提供組織のネット上での親しみやすさ(e-患者による評価)は、保健医療の質における重要な新しい側面になりつつある」[12] ある研究によると、患者がパートナーとして登場したことは、この1世紀における最も重要な文化的な医療革命のひとつである。 e-患者の影響を理解するためには、臨床医は「インターネット以前の医療概念」を乗り越える必要があるだろう。 医療教育は、e患者を考慮し、e患者を含む医療行為に学生を準備させるよう適応しなければならない。[1] 2011年のヨーロッパのe患者に関する研究では、彼らは「好奇心旺盛で自立している」傾向があり、ヨーロッパにおけるe患者の数は増加しているように見 えることが指摘された。[13] 2012年の研究では、自身の保健に関する動画をアップロードするe患者はプライバシーの喪失を経験するが、 ソーシャルサポートによるポジティブな効果もあった。[14] 2017年の後続研究では、ソーシャルネットワーク分析を活用し、e患者が医療会議に参加すると、医師や研究者と比較して、ステークホルダーの1.4%を 占めるに過ぎないにもかかわらず、情報フローが増加し、伝播が拡大し、ツイートの会話への関与が深まることが分かった。[15] |
| Non-English translations and adaptations of "e-patient" Japan According to Maho Isono, PhD, at the International University of Health and Welfare in Ōtawara, Japan, the term closest to e-patient in Japanese is tojisha-kenkyu, where "kenkyu means study, investigation and research" and "tojisha refers to interested persons, disabled persons themselves or patients themselves."[16] Sweden Inspired by the seminal work on e-patients by Tom Ferguson and the e-Patients Scholars Working Group,[17] Swedish patient and engineer Sara Riggare [sv] coined a new Swedish word, "spetspatient", meaning "lead user patient" or "lead patient", in February 2016. |
英語以外の言語による「e-patient」の翻訳と翻案 日本 国際医療福祉大学(大田原)の磯野真穂博士によると、日本語で「e-patient」に最も近い言葉は「当事者研究」であり、「研究」は「調査、研究」を意味し、「当事者」は「利害関係者、障害者本人、患者本人」を指すという。[16] スウェーデン トム・ファーガソンとe-Patients Scholars Working Groupによる画期的なe-患者に関する研究に触発され、[17] スウェーデンの患者でありエンジニアでもあるサラ・リガレ(Sara Riggare)は、2016年2月に「リード・ユーザー・患者」または「リード・患者」を意味する「spetspatient」という新しいスウェーデ ン語の単語を考案した。 |
| Doctor–patient relationship eHealth mHealth Patient opinion leader Treatment decision support Virtual patient |
医師と患者の関係 eヘルス mヘルス 患者オピニオンリーダー 治療決定のサポート 仮想患者 |
***
リ ンク
文 献
そ の他の情報
Copyleft, CC, Mitzub'ixi Quq Chi'j, 1996-2099
☆
 ☆
☆